13/12/2025
Insulin er et hormon, der er helt afgørende for, at vores krop kan omdanne den mad, vi spiser, til energi. Uden insulin kan sukkerstofferne fra maden ikke komme ind i kroppens celler, hvor de skal bruges som brændstof. For personer med type 1-diabetes er situationen anderledes end for dem uden. Deres eget immunforsvar har fejlagtigt ødelagt de celler i bugspytkirtlen, der producerer insulin. Dette betyder, at kroppen ikke længere selv kan lave det nødvendige insulin, en situation der kræver livslang behandling med eksternt tilført insulin.
Denne artikel dykker ned i, hvorfor insulin er så uundværligt, hvordan det gives, og hvilke faktorer der er vigtige at overveje i hverdagen, især i relation til mad og opbevaring.
Hvad er Insulin, og Hvorfor er det Vigtigt?
Insulin er et hormon, der naturligt produceres i bugspytkirtlen. Dets primære funktion er at fungere som en nøgle, der åbner cellerne i kroppen, så sukker (glukose) fra blodet kan trænge ind og give energi. Når du spiser, især kulhydrater, stiger blodsukkeret. Hos en person uden diabetes reagerer bugspytkirtlen prompte ved at frigive insulin, som hurtigt hjælper med at transportere sukkeret ud af blodet og ind i cellerne eller lagre det. Dette holder blodsukkeret stabilt.
For en person med type 1-diabetes er denne proces brudt. Da bugspytkirtlen ikke producerer insulin, forbliver sukkeret i blodet, hvilket fører til et forhøjet blodsukker. Et konstant højt blodsukker over tid kan føre til alvorlige helbredsproblemer.
Kroppen har brug for insulin konstant – ikke kun når du spiser. Der er et basalt behov for insulin for at holde stofskiftet kørende og forhindre, at leveren frigiver for store mængder lagret sukker. Uden denne basale insulin vil blodsukkeret stige, selvom man ikke spiser. Når cellerne ikke får sukker som brændstof, begynder kroppen at nedbryde fedt som en alternativ energikilde. Denne proces kan producere ketonstoffer, som i store mængder kan føre til en farlig tilstand kaldet syreforgiftning (ketoacidose), som er livstruende.
Sådan Efterlignes Bugspytkirtlens Funktion
Målet med insulinbehandling for type 1-diabetes er at efterligne den naturlige insulinproduktion så tæt som muligt. Dette indebærer typisk at give sig selv insulin flere gange om dagen. Insulinbehandlingen deles ofte op i:
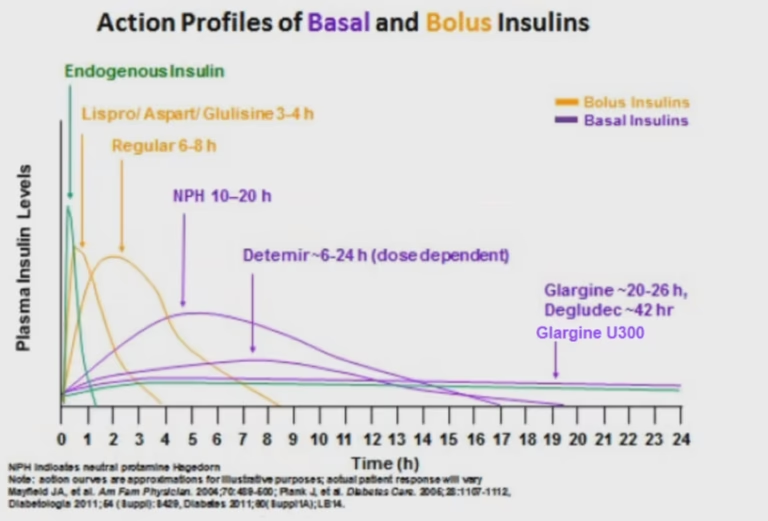
- Basalinsulin: En langsomt virkende insulin, der dækker kroppens grundlæggende behov for insulin mellem måltider og om natten. Den gives typisk én eller to gange dagligt.
- Bolusinsulin: En hurtigt- eller korttidsvirkende insulin, der gives i forbindelse med måltider for at håndtere stigningen i blodsukkeret efter spisning.
Ved at kombinere disse to typer insulin kan man bedre styre blodsukkeret døgnet rundt og give kroppen mulighed for at udnytte energien fra maden effektivt.
Hvornår Gives Insulin?
Tidspunktet for insulininjektioner afhænger af den type insulin, der anvendes, og den enkeltes behandlingsregime. Traditionelt har basalinsulin ofte været anbefalet givet før sengetid, men det kan også gives om morgenen, især med visse langtidsvirkende analoger. Bolusinsulin tages typisk lige før eller i forbindelse med et måltid, for at matche insulinens virkning med optagelsen af kulhydrater fra maden.
Doseringen af insulin er en meget individuel proces og kræver nøje overvågning af blodsukkeret. Formålet er at finde den rette mængde insulin, der holder blodsukkeret inden for målområdet uden at forårsage for lavt blodsukker (hypoglykæmi) eller for højt blodsukker (hyperglykæmi).
Justering af Insulindosis (Titrering)
At finde den korrekte insulindosis kaldes titrering. Dette gøres i samarbejde med læge eller sygeplejerske og baseres på måling af blodsukkerværdier. Ofte starter man med en fast dosis, f.eks. 10 IE basalinsulin morgen eller aften. Derefter justeres dosis løbende baseret på hjemmeblodsukkermålinger. En almindelig tilgang er at fokusere på fasteblodsukkeret først ('Fix Fasting First').

Her er et eksempel på, hvordan dosis kan justeres baseret på fasteblodsukkeret målt om morgenen:
| Fasteblodsukker | Dosisændring (Basalinsulin) |
|---|---|
| > 8 mmol/l | + 2 IE |
| 6-8 mmol/l | Uændret dosis |
| < 6 mmol/l | - 2 IE |
Denne justering sker typisk hver 3.-7. dag, afhængigt af insulintypen, indtil målet for blodsukkeret er nået. Det er vigtigt under titreringsprocessen at være opmærksom på, at en øget insulindosis ikke fører til øget kalorieindtag og vægtøgning.
Når en enkeltdosis af intermediært-virkende insulin overstiger 30-40 IE, kan det være nødvendigt at opdele den i to doser – én morgen og én aften. Ved enkeltdoser på over 40-50 IE anbefales det at fordele injektionen over flere injektionssteder for at sikre bedre optagelse.
Overvejelse af Ændring i Behandlingsregime
Et valgt behandlingsregime bør udnyttes fuldt ud og intensiveres, indtil behandlingsmålet er nået og kan fastholdes. Man bør kun overveje at skifte til et andet regime, hvis der opstår vanskeligheder, f.eks. hyppige tilfælde af lavt blodsukker (hypoglykæmi), som gør det nuværende regime uholdbart.
Hvis målet for langtidsblodsukker (HbA1c) ikke nås efter 3-6 måneder trods optimal titrering baseret på præ-måltids blodsukker, kan man begynde at måle blodsukkeret 1½-2 timer efter måltider (postprandialt). Disse målinger kan give indsigt i, om bolusinsulindosis til måltiderne er passende, eller om et skift til et andet insulinregime, f.eks. fra basalinsulin til et basal/bolus-regime eller blandingsinsulin, er nødvendigt. I nogle tilfælde kan en kombination med andre medicinske stofgrupper, som f.eks. GLP-1-analoger, også overvejes.
Ved overgang fra basalinsulin til blandingsinsulin, starter man typisk med den samme samlede døgndosis, men fordelt på 1-2 doser i forbindelse med morgen- og/eller aftensmåltidet, justeret efter målte blodsukker værdier.
Temperaturens Betydning for Insulin
En kritisk faktor for, at insulin virker korrekt, er korrekt opbevaringstemperatur. Insulin er et protein, og som mange proteiner er det følsomt over for ekstreme temperaturer.
Ideelt set skal insulin opbevares ved en temperatur mellem 2 og 30 grader Celsius. Uåbnet insulin opbevares typisk i køleskabet (men pas på, det ikke fryser!), mens insulin i brug kan opbevares ved stuetemperatur (op til 30°C) i en bestemt periode (typisk 4 uger, men tjek altid indlægssedlen for den specifikke insulintype).
Hvad sker der, hvis insulin udsættes for forkerte temperaturer?
- Temperatur under 2°C: Hvis insulin fryser (under 0°C) eller udsættes for temperaturer under 2°C i længere tid, kan det miste sin effekt fuldstændigt. Frossen insulin må aldrig bruges, selvom den er tøet op igen.
- Temperatur over 30°C: Hvis insulin udsættes for temperaturer over 30°C, især i længere perioder, vil dens effekt gradvist falde. Ved meget høje temperaturer (f.eks. i en varm bil om sommeren) kan effekten hurtigt reduceres betydeligt.
At opbevare insulin korrekt er essentielt for at sikre, at den mængde insulin, du injicerer, har den forventede virkning på dit blodsukker. Utilstrækkelig effekt på grund af forkert opbevaringstemperatur kan føre til uforklarligt høje blodsukkerværdier, hvilket kan være farligt på længere sigt og frustrerende at håndtere i hverdagen.
Der findes hjælpemidler, som små temperaturmålere, der kan placeres sammen med insulinen for at advare, hvis temperaturen har været uden for det acceptable område. Disse kan give ro i sindet, især når man er på rejse eller i situationer, hvor det er svært at kontrollere opbevaringstemperaturen, f.eks. i en taske på en varm dag eller tæt på en fryser i et køleskab.
| Opbevaringstemperatur | Effekt på Insulin | Anbefaling |
|---|---|---|
| < 2°C (især hvis fryser) | Mister effekt fuldstændigt | Må ikke bruges, kasseres |
| 2°C - 30°C | Optimal effekt | Korrekt opbevaring |
| > 30°C | Effekten falder gradvist | Undgå, kan føre til behov for højere dosis |
Ofte Stillede Spørgsmål om Insulin og Diabetes
Hvorfor skal jeg tage insulin, når jeg har type 1-diabetes?
Din bugspytkirtlen kan ikke længere producere insulin, fordi de celler, der laver det, er blevet ødelagt. Insulin er nødvendigt for, at din krop kan udnytte sukker fra maden til energi. Uden tilført insulin vil sukkeret blive i blodet og forårsage farligt høje blukkerværdier og på længere sigt alvorlige komplikationer.
Hvornår skal jeg give mig selv insulin?
Tidspunktet afhænger af insulintypen og din behandlingsplan. Basalinsulin gives typisk én eller to gange dagligt (morgen og/eller aften) for at dække kroppens grundbehov. Bolusinsulin gives i forbindelse med måltider for at dække kulhydraterne i maden. Din læge eller sygeplejerske vil hjælpe dig med at lave en plan.
Hvordan ved jeg, hvor meget insulin jeg skal tage?
Insulindosis bestemmes ud fra dine blodsukkermålinger, din kost, dit aktivitetsniveau og den specifikke insulintype. I starten vil du typisk titrere (justere) dosis i samarbejde med sundhedspersonale baseret på dine blodsukkermålinger, især fasteblodsukkeret. Senere kan du lære at justere doserne selv.
Hvad sker der, hvis min insulin har været for varm eller kold?
Insulin er følsomt over for temperatur. Hvis det har været for koldt (under 2°C) eller frosset, mister det sin effekt. Hvis det har været for varmt (over 30°C), falder effekten. Insulin, der har været udsat for forkerte temperaturer, kan ikke garanteres at virke korrekt og kan føre til ustabilt blodsukker. Det er vigtigt at opbevare insulin korrekt mellem 2-30°C.
Kan min kost påvirke min insulindosis?
Ja, mængden af kulhydrater i dine måltider påvirker direkte, hvor meget bolusinsulin du skal tage. Større måltider med flere kulhydrater kræver typisk mere insulin. Derfor er det vigtigt at have en god forståelse for kulhydrater og i mange tilfælde tælle kulhydrater.
At leve med type 1-diabetes og håndtere insulinbehandling er en daglig opgave, der kræver viden og opmærksomhed. Ved at forstå insulinens rolle, hvordan den doseres og tages, og hvor vigtig korrekt opbevaring er, kan man opnå bedre blodsukkerkontrol og en højere livskvalitet.
Hvis du vil læse andre artikler, der ligner Insulin og Mad: En Vigtig Forbindelse, kan du besøge kategorien Madlavning.

